Текст, сбор материала – Тамара Амелина,
Концепция и редактирование текста – заведующий хирургическим отделением №2 (Трансплантация печени) ФГБУ «НМИЦ ТИО им. В.И. Шумакова», трансплантолог Артем Монахов
Материал создан на средства гранта имени Андрея Павленко

Трансплантация печени изначально была разработана американским хирургом, ученым Томасом Старзлом (Thomas Earl Starzl). Он занимался лечением первичных и вторичных опухолей̆ гепатобилиарной системы. Томас Старзл – автор популярной книги
«Puzzle people: memoirs of a transplant surgeon» (прим. перевод с англ. «Люди-паззлы, воспоминания хирурга-трансплантолога»). The Wall Street Journal признала ее одной из лучших книг, описывающих жизнь врача.
Первый успех
Старзла по праву называют «отцом трансплантологии»: в 1967 году он впервые в истории медицины успешно выполнил пересадку печени человеку – трансплантация была сделана полуторагодовалой девочке с неоперабельной формой гепатоцеллюлярного рака.
Этому несомненному успеху предшествовало множество неудач: так было и 1 марта 1963 года, когда Старзл сделал первую попытку пересадки печени человеку. Реципиентом был трехлетний Бенни Солис, родившийся со смертельным для того времени диагнозом – атрезией желчевыводящих путей.
На тот момент Старзл провел 200 пересадок печени собакам, ему удалось добиться нормальных показателей краткосрочной выживаемости. Он также провел четыре пересадки почек между разнояйцевыми близнецами, и все реципиенты к 1963 году прожили минимум четыре месяца.

|
Старзл писал: «Главная сложность заключалась в самой операции, которая была значительно труднее трансплантации почки. Никакая подготовка не могла помочь в выполнении этой тяжелейшей задачи. Нам потребовалось несколько часов, только чтобы сделать надрез и войти в брюшную полость. Каждый участок ткани содержал маленькие вены под большим давлением, что было связано со сдавлением воротной вены большой печенью. Печень Бенни была покрыта рубцовой тканью, образовавшейся после операций, проведенных ребенку вскоре после его рождения. Кишечник и желудок спаялись с печенью, образуя массивный кровянистый конгломерат. Хуже всего было то, что кровь Бенни не сворачивалась. Факторы, необходимые для этого процесса, практически не определялись. Он истекал кровью, пока мы отчаянно пытались остановить кровотечение. Мы не смогли завершить операцию. Бенни было всего три года, но в его жизни не случилось ни одного счастливого дня. Его зашили и завернули в белую простыню, после того как рыдающая медсестра омыла тело. Из места, наполненного стерильной надеждой, его унесли в холодный и негигиеничный морг. Вскрытие не помогло нам понять, что мы сделали не так. Хирурги долгое время оставались в операционной: все сидели на низких стульях вдоль стен и молчали. Пришли санитарки и стали мыть пол. Нам нужно было готовиться к следующей операции».
Рак печени
(гепатоцеллюлярная карцинома, гепатоцеллюлярный рак, печеночно-клеточный рак) – это злокачественная опухоль, развивающаяся из клеток печени (гепатоцитов) в результате их трансформации.
Рак печени занимает шестое место по распространенности среди всех злокачественных заболеваний, третье место по причине смерти от рака и первое место по причине смерти пациентов с циррозом печени.
Данная опухоль протекает агрессивно, без лечения
прогноз заболевания крайне неблагоприятен, медиана выживаемости составляет порядка 9 месяцев. Наиболее часто гепатоцеллюлярный рак развивается в уже пораженной хроническим заболеванием печени и составляет более 90% злокачественных опухолей при циррозе.
3 июля 1967 года Старзл пересадил печень Джулии Родригез. Этой девятнадцатимесячной пациентке трансплантацию сделали в связи с гепатоцеллюлярным раком, резвившимся на фоне той же билиарной атрезии. Операция прошла успешно, и Старзл думал, что излечил девочку, но три месяца спустя рентген грудной клетки показал метастазы. Через 3,5 и 7 месяцев после трансплантации Старзл удалял Джулии опухоли, но они продолжали появляться. Девочка прожила 400 дней после пересадки печени. И хотя ожидался более долгий срок жизни пациентки, это все равно был успех, и постепенно трансплантация заняла свое место в лечении многих доброкачественных и злокачественных заболеваний печени.
Старзл написал: «Смерть пациентов в результате ранних и более поздних трансплантаций не означает, что пересадка печени убивает. Этим пациентам и так был подписан смертный приговор из-за заболеваний, которые привели их к нам. Даже сегодня я продолжаю получать письма от родителей и других членов семьи. Они всегда начинаются со слов, что я, конечно, не вспомню Джимми или кого-то другого. Они выражают благодарность за предпринятую попытку спасти их ребенка, вместо того чтобы просто позволить ему умереть без какой-либо надежды. Мои оппоненты всегда утверждали, что мы лишаем малышей возможности умереть с достоинством. Родители же этих детей считают, что им подарили шанс на борьбу. Ошибались они только в одном: в том, что я не помню своих пациентов».
Иммуносупрессия
Следующей важной вехой в трансплантологии была публикация в 1981 году в «New England Journal of Medicine» (прим. перевод с англ. «Медицинский журнал Новой Англии») статьи Старзла с результатами годичного использования иммунодепрессанта циклоспорин при трансплантации печени. Далее в 1983 году циклоспорин был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, и пересадка печени перестала считаться экспериментальной терапией, страховые компании начали покрывать затраты на эту операцию.
Позднее Старзл также стал применять новый иммунодепрессант такролимус, который стал применяться чаще, чем циклоспорин, и который до сих пор используется при трансплантации органов.
В конце 80-х в Питтсбурге под руководством Старзла разрабатывались и применялись мультивисцеральные или “кластерные” трансплантации для лечения злокачественных новообразований брюшной полости. Он предлагал пересаживать совместно печень, желудок, поджелудочную железу при тяжелых распространенных раках. Но результаты были неутешительные, потому что когда опухоль прорастает в несколько органов и имеет большой размер, иммуносупрессия, необходимая после любой пересадки, создает благодатную почву для немедленного рецидива опухоли. К тому же, в то время еще не была развита химиотерапия и отсутствовало глубокое понимания механизмов генерализации онкологического прогресса.
В мире тогда было очень мало трансплантационных центров, нагрузка в больнице Старзла была огромной – за год он сделал до 500 пересадок печени. Хирурги со всего мира приезжали в Питтсбург, чтобы иметь возможность обучаться у ведущего трансплантолога мира.
Критерии отбора пациентов на трансплантацию
Дальнейшее развитие трансплантации печени в связи с опухолями было неровным. Изначальная концепция Томаса Старзла столкнулась с серьезной проблемой – неприемлемо высокой частотой рецидивов опухоли и, соответственно, неудовлетворительной выживаемостью больных. Объяснить эти неудачи можно слишком запущенными стадиями опухоли, отсутствием критериев отбора пациентов на трансплантацию, несовершенством диагностики и иммуносупрессивной терапии.
Вследствие этого на протяжении трех десятилетий трансплантация печени развивалась как стандартное лечение таких тяжелых заболеваний как цирроз, острая печеночная недостаточность и др.
Тем не менее, цирроз нередко сопровождается развитием в печени гепатоцеллюлярного рака, поэтому в середине 1990-х среди трансплантологов вновь возник интерес к ее применению в качестве возможного метода лечения ГЦР (гепатоцеллюлярный рак) с внедрением критериев отбора пациентов.
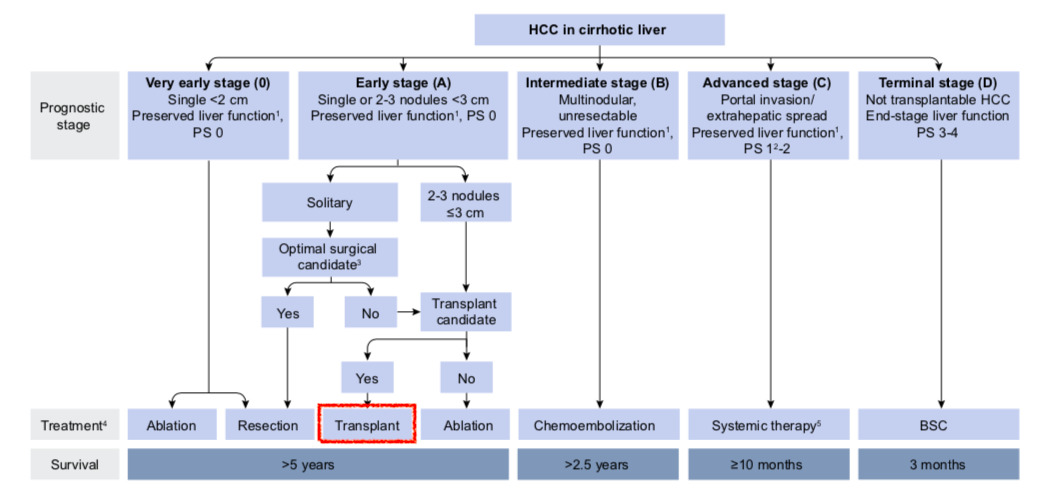
Первыми и наиболее востребованными стали Миланские критерии, разработанные Винченцо Маззаферро (V. Mazzaferro и соавт.) – их суть в том, что хороших результатов, вплоть до излечения, можно достичь, если оперировать только тех больных, у которых не более трех опухолей диаметром не более 3 см или одна опухоль диаметром не более 5 см. В таких случаях пятилетняя выживаемость достигает 70-85% с частотой рецидива менее 15%.
В 1996 г. Mazzaferro и соавт. опубликовали в New England Journal of Medicine ретроспективное исследование 48 больных, которым была трансплантирована печень по поводу ГЦР. При соблюдении Миланских критериев удавалось достичь четырехлетней безрецидивной выживаемости 92%. Эти результаты сравнимы с трансплантацией печени
пациентам без онкологических заболеваний.

|
|
V. Mazzaferro
|
Конечно, Миланские критерии сильно ограничивали число кандидатов на трансплантацию печени, так как по статистике гепатоцеллюлярный рак диагностируется обычно на более поздних стадиях.
В широкую клиническую практику также вошла Барселонская классификация, BCLC (Barcelona Clinic Liver Cancer), алгоритмы на основе которой были приняты как стандарт в большинстве западных гепатологических центров. Классификация ориентирована на Миланские критерии, но кроме объема опухолевого поражения данная учитывает физиологический статус и тяжесть цирроза.
Однако и эта классификация подвергается определенной критике, поскольку критерии для трансплантации также достаточно строгие.
Балльные критерии отбора пациентов на трансплантацию печени
Многие трансплантологи работали в направлении осторожного расширения этих строгих критериев отбора, но некоторые трансплантологи, особенно в странах Азии, где рак печени встречается достаточно часто, придерживалась более либерального подхода в отношении отбора пациентов. Гонконгская группа предложила новую схему лечения, в которой оперативное вмешательство проводится почти на всех стадиях заболевания.
Началось стремительное развитие различных подходов к критериям отбора пациентов на трансплантацию печени, и к настоящему времени в литературе их описано не менее 40.
В 2001 г. группа ученых Калифорнийского университета в Сан-Франциско (UCSF) первой расширила строгие Миланские критерии, увеличив допустимый размер опухоли на 1,5 см (один узел не более 6,5 см или 2-3 узла не более 4,5 см и суммарный диаметр узлов не более 8 см). Применение критериев UCSF значительно увеличило число кандидатов для трансплантации печени среди пациентов с ГЦР при сопоставимой с Миланскими критериями ранней и отдаленной выживаемостью. Но дальнейшее расширение показаний к трансплантации печени при ГЦР не приводило к улучшению показателей выживаемости.
Выбор
оптимальных критериев отбора пациентов на трансплантацию оказался чрезвычайно сложным. С одной стороны, показатели пятилетней выживаемости являются наиболее убедительным аргументом в пользу выбора Миланской или Барселонской модели в условиях постоянного дефицита донорских органов. С другой – использование расширенных критериев оценки опухолевого поражения представляет реальный шанс если не на выздоровление, то на существенное увеличение продолжительности и улучшение качества жизни пациентов.
Междисциплинарный подход
Врачи ФГБУ “Национальный медицинский исследовательский центр хирургии им. А.В. Вишневского” в статье « Современные принципы лечения гепатоцеллюлярного рака» подчеркнули: «Успешное лечение ГЦР требует междисциплинарного подхода, включающего участие гастроэнтерологов-гепатологов, онкологов, хирургов, специалистов по рентгенэндоваскулярным технологиям и трансплантологов. […]
В большинстве наблюдений ГЦР (гепатоцеллюлярный рак) развивается на фоне ЦП (цирроз печени), и такие пациенты часто нуждаются в ТП (трансплантация печени). Ее проведение не всегда возможно и зависит от баланса между предполагаемой пользой (продолжительностью жизни) и риском хирургических осложнений, связанных с операцией, увеличением сердечно-сосудистого и общего онкологического риска на фоне проводимой иммуносупрессивной терапии. […]
Мир активно ищет новые параметры для оценки рисков ТП при ГЦР. Ученые из Университета Торонто (Канада) в 2016 г. опубликовали исследование, в котором к критериям отбора пациентов для ТП в том числе были отнесены расположение опухолевых узлов, отсутствие признаков истощения на фоне онкологического процесса и высокая или умеренная степень дифференцировки опухоли».
Хотя согласно Европейским рекомендациям (2018 г) трансплантация печени подходит лишь для пациентов с ранней стадией заболевания.
На основании комплексного анализа авторами Миланской группы в 2009 г. предложена так называемая концепция Metro-ticket, включающая семь критериев. Новая концепция зарекомендовала себя с положительной стороны, обеспечивая пятилетнюю выживаемость 71%. Дальнейшие исследования в этом направлении привели к появлению критериев Metro-ticket 2.0, позволяющих определять пятилетнюю выживаемость после трансплантации печени более точно.
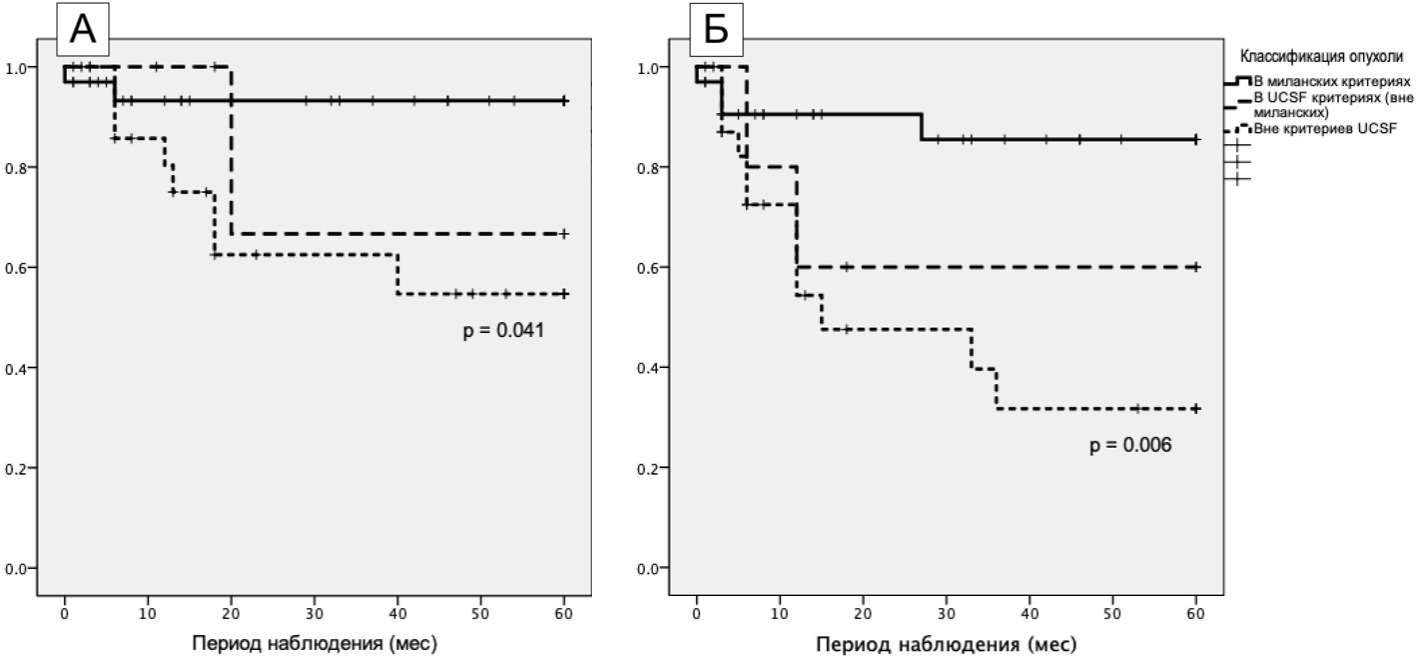
Опыт ФГБУ «НМИЦ ТИО им. В.И. Шумакова» обнадеживает: с января 2010 по февраль 2020 трансплантация печени с ГЦР выполнена 63 пациентам, из них по Миланским критериям 33 пациентам, по UCSF – 5 пациентам, вне UCSF – 25 пациентам. Пятилетняя выживаемость составила 93,2% (по Миланским критериям), 66,7% (по UCSF) и 54,7% (вне UCSF).
|
|
A - общая выживаемость Б - безрецидивная выживаемость
|
В статье «Результаты трансплантации печени при гепатоцеллюлярном раке: опыт одного центра», опубликованной в журнале «АННАЛЫ ХИРУРГИЧЕСКОЙ ГЕПАТОЛОГИИ» (2020, том 25, No2), авторы, врачи ФГБУ «НМИЦ ТИО им. В.И. Шумакова», сделали вывод: «Трансплантация печени при печеночно-клеточном раке пациентам, соответствующим МК (Миланские критерии), а также критериям UCSF (Калифорнийские критерии), является эффективным методом с низким уровнем рецидива опухоли. Ряду пациентов может быть выполнена трансплантация печени за пределами Миланских и Калифорнийских критериев. Важную роль в успехе лечения играют морфологические и биологические характеристики опухоли и дифференцированный мультидисциплинарный подход».
Источники:
Готье С.В., Монахов А.Р., Цирульникова О.М., Зубенко С.И., Ситникова Е.В., Умрик Д.В., Носов К.А., Куртак Н.Д. Результаты трансплантации печени при гепатоцеллюлярном раке: опыт одного центра. Анналы хирургической гепатологии. 2020;25(2):67-76.
https://doi.org/10.16931/1995-5464.2020267-76
Академик РАН, профессор С.В. Готье «Роль трансплантации в лечении злокачественных новообразований печени». Доклад на XI съезде онкологов и радиологов стран СНГ и Евразии, Казань 2020.
Ефимов Д.Ю., Щерба А.Е., Коротков С.В., Руммо О.О. Онкологическая целесообразность трансплантации печени при гепатоцеллюлярной карциноме. Анналы хирургической гепатологии. 2020;25(2):77-85.
https://doi.org/10.16931/1995-5464.2020277-85
Богдан Николаевич Котив «Гепатоцеллюлярный рак. Диагностика и лечение»
Анналы хирургической гепатологии. 2020;25(2):12.
https://hepato.elpub.ru/jour/article/view/661
В. А. Вишневский, Х. А. Айвазян, Р. З. Икрамов, Д. А. Ионкин, О. И. Жаворонкова, Ю. А. Степанова, А. Б. Варава, Ю. А. Коваленко, Ю. О. Жариков, А. Б. Гончаров, А. А. Олифир, А. Ю. Пахомова, С. А. Бугаев, А. В. Чжао Современные принципы лечения гепатоцеллюлярного рака
https://doi.org/10.16931/1995-5464.2020215-26
Лерут Я., Езари С., Фогенн М., Акенин К., Лай К. Гепатоцеллюлярный рак и трансплантация печени: от хаоса к порядку. Альманах клинической медицины. 2018;46(6):552-559.
https://doi.org/10.18786/2072-0505-2018-46-6-552-559
Мезрич Джошуа. Книга «Когда смерть становится жизнью. Будни врача-трансплантолога»
https://med.wikireading.ru/hEnsML4wr6
Новрузбеков М.С., Олисов О.Д.. К вопросу о трансплантации печени у больных гепатоцеллюлярной карциномой (краткий обзор литературы) // Злокачественные опухоли. – 2016. - № 4, спецвыпуск 1, стр. 36-39.
https://cyberleninka.ru/article/n/k-voprosu-o-transplantatsii-pecheni-u-bolnyh-gepatotsellyulyarnoy-kartsinomoy-kratkiy-obzor-literatury/viewer
XX РОССИЙСКИЙ ОНКОЛОГИЧЕСКИЙ КОНГРЕСС• № 4, спецвыпуск 1 – 2016 г. (21)
www.malignanttumours.org
http://www.news.pitt.edu/news/starzl